下肢静脈エコーはニーズが高い一方で、「難しい」「自信が持てない」と感じる技師さんも少なくありません。特にDVTの見落としは避けたいところです。本記事では、圧迫法の基本から解剖の理解、2-point法の考え方まで、スキルアップのために押さえておきたいポイントを整理します。
まず押さえる基礎
静脈は「押すと簡単につぶれる」
よくマニュアルなどにも書かれているこの文言、意外に理解できていない印象です。大腿静脈で呼吸性変動や逆流評価を行う際、静脈を評価しているつもりでも動脈だったりします。
短軸で描出した際、血管壁が比較的明瞭に見えたりパルスドプラで拍動波を認める(Bモードやカラードプラでもおおよそ分かります)血管は動脈です。
静脈はプローブでおすと簡単に潰れてしまうので、大伏在静脈など表在静脈評価の際は気を付けましょう。
血栓はつぶれない
じゃあ押してもつぶれない血管=動脈かというと、そうでもなく…
血栓が存在している静脈はプローブで押してもつぶれません。
特に新鮮血栓は低エコーでパッと見わかりにくい場合もあります。
急に押さない
「血管はつぶれない」の延長で、圧迫法で評価を行う際は急に押さないようにすることも大切です。
圧迫法(静脈圧迫法)を行う際、強く、あるいは急に圧迫してはいけない主な理由は、血栓を遊離させてしまう危険性があるためです。理由は以下の通りです。
血栓の性質
急性期の血栓は非常に柔らかいという特徴があります。また、急性期の血栓の中には、血管壁に固着せず内腔に浮遊している「浮遊血栓」の状態のものもあります。
重篤な合併症のリスク
柔らかい血栓や浮遊血栓がある部位を乱暴に圧迫すると、血栓が血管壁から剥がれて血流に乗り(血栓遊離)、肺動脈へ流入して急性肺血栓塞栓症(PTE)を引き起こす恐れがあります。
手技上の注意
ガイドラインでは、新鮮な血栓の存在が明らかな例において、血流を増強させる負荷試験などの「乱暴な操作は禁忌」であると明記されています。
したがって、検査や処置の際は、静脈が完全に押しつぶせるか(圧縮性)を慎重に判定する必要があり、特に血栓の存在が疑われる場合には「強く圧迫しない」ことが鉄則とされています。
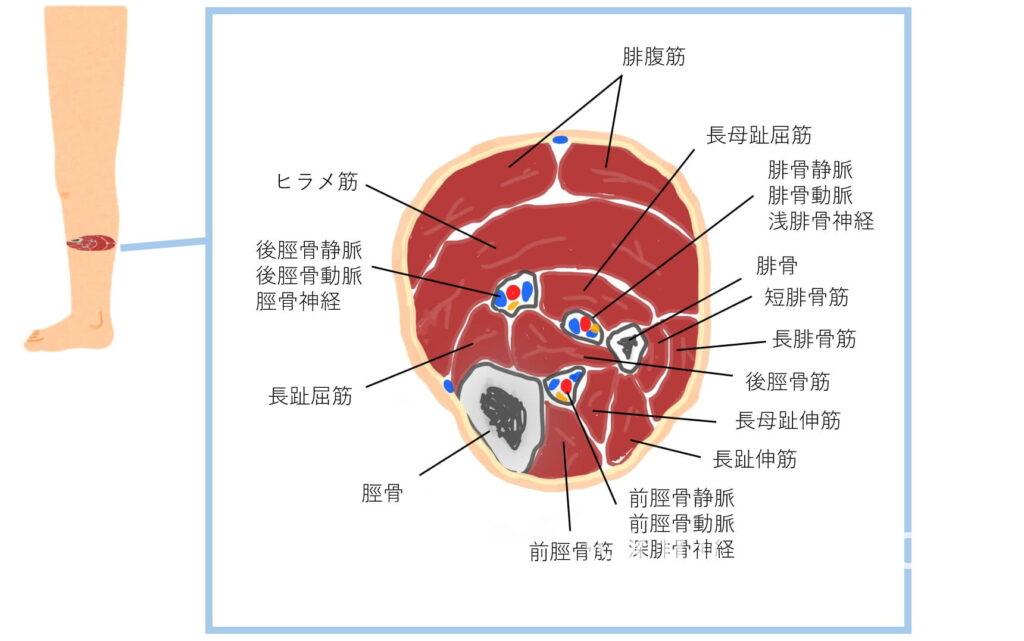
下肢静脈エコーで解剖を理解する-下腿3分枝の同定
後脛骨静脈と腓骨静脈
正直、「見える血管をすべて評価すればOK」と思っているのですが
血栓を見つけた際、どの血管に見えるかレポートに書く必要がある
自分が今どの血管を評価しているか?混乱するのである程度解剖を理解しておいた方が良い
という点から、解剖は理解していた方が良いかなと。
表在静脈は被検者さんに立った状態でスキャンする必要があります。
検査時間が長くなると、被検者さんの負担が多くなるのでそこは避けたいところです。
習得中の後輩技師さんを見ていて思うのは、「下腿3分枝」はやはり同定が難しいのかなあと。
特に【後脛骨静脈】と【腓骨静脈】でしょうか。
個人的には、
脛骨は円弧状、腓骨は鋭角に見える(大昔に他施設さんへ研修へ伺った際、教えていただいた先生は腓骨を『富士山』と表現していました)
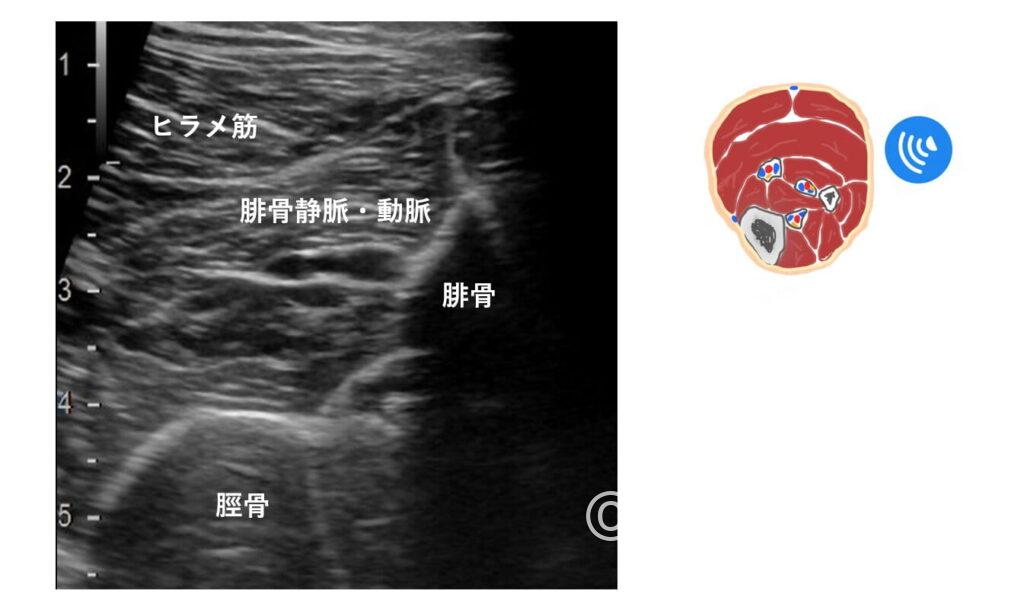
なので、側を走行している血管はそれぞれ後脛骨静脈(前脛骨はふくらはぎからではなく下腿前面からスキャンすれば描出できます)、腓骨静脈と考えられます。
ただ、後脛骨静脈は脛骨から少し離れているので少し難しい印象。
個人的には、ヒラメ筋内側にに沿って走行する血管は後脛骨静脈であることが多いのかなと。
ふと、どうしてなのかな~なんて思い調べてみたら興味深い文献を見つけました。
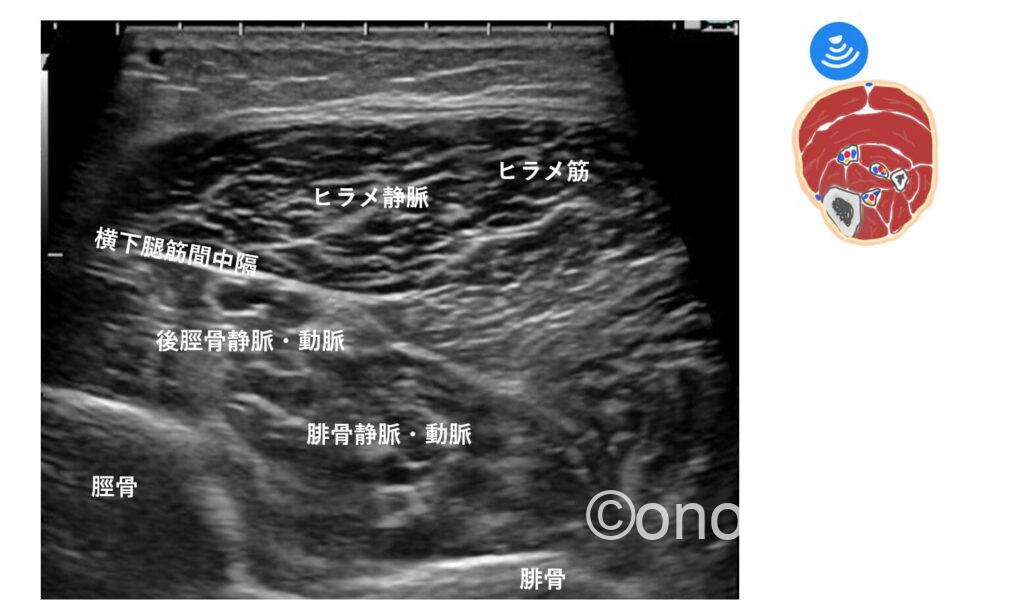
横下腿筋間中隔(TIMS)というヒント
TIMSは、浅層にあるヒラメ筋と、深層にある長母趾屈筋(FHL)や長趾屈筋(FDL)の間に介在する線維性の組織です。
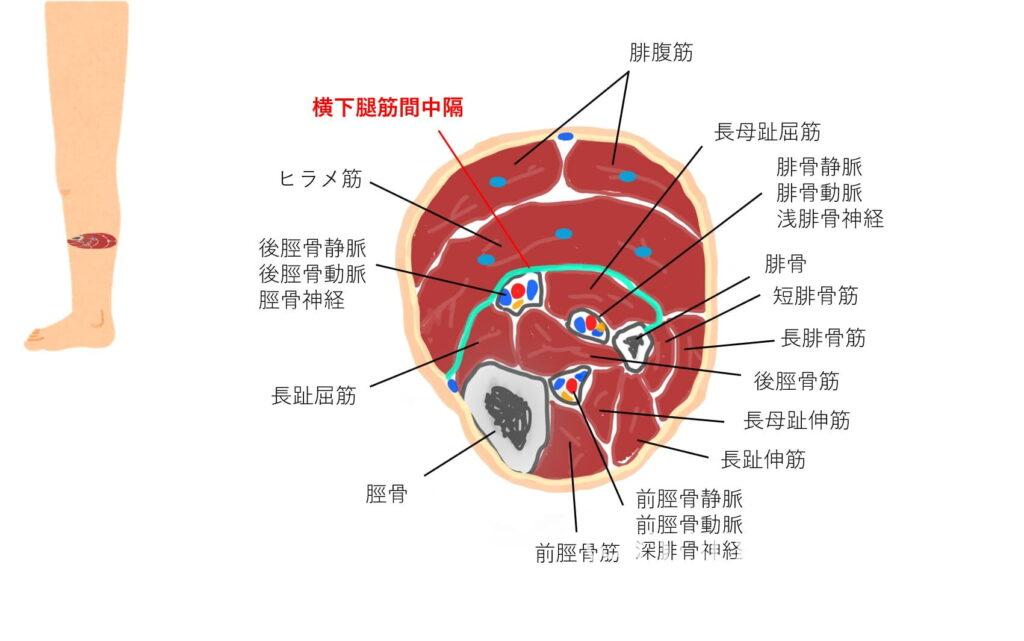
文献によると、後脛骨動脈がTIMSへの直接的な血流供給源(栄養血管の供給元)となっているため隣接して走行しているとの事。
後脛骨動脈と静脈は並走しているので(動脈を挟んで静脈が2本走行している)TIMSに隣接している静脈・動脈→後脛骨静脈・動脈として認識出来るのではないかと思います。
個人的には、脛骨とヒラメ筋の間を滑るように走行している血管のイメージです。
描出を安定させる走査法
上から下へスキャン
下肢静脈エコーのエキスパート技師さんが「(身体の)上から下へスキャンする。プローブが行ったり来たりしない・戻らないように走査する」とおっしゃっていました。
そうでないと、どこに所見があったか分からなくなるそうです。
迷子にならない走査方法を身に着けることも大切です。
ドプラを使いこなす
呼吸性変動や逆流評価でドプラ波形を使用するのはもちろん、【静脈は「押すと簡単につぶれる」】項でも少し触れたように『これは動脈?静脈?』と悩んだ際にも活用できます。
また、腸骨静脈or動脈?の判断はカラードプラでも可能です。
通常のカラーマップ設定では、
腸骨静脈→血液が心臓に戻るので赤色にカラー表示
腸骨動脈→血液が末梢へ運ばれるので青色にカラー表示
ドプラを最大限活用するために、ドプラの基礎をしっかりと身に着けることも必要ですね。
自分の足で練習する
下肢静脈エコーは、自分の身体を使って練習することと非常に相性が良いです。位置関係を覚えるために、すき間時間に是非スキャンしてみてください。
下肢静脈エコーでDVTを見逃さないために
以前とある学会で医師が「最悪、静脈瘤は見逃してもDVTは必ず見つけて欲しい」と仰っていました。
好発部位
日本循環器学会のガイドラインでは、中枢型DVTは右側より左側に多いとされています。また、末梢型DVTの多くはヒラメ筋静脈から発生すると記載されています。
私の印象としても、中枢型DVTは発赤や腫脹などの自覚症状を伴うことが多い一方で、末梢型DVTは無症候性のことが少なくありません。下肢静脈瘤のスクリーニング中に偶然見つかることもあります。
末梢型DVT
末梢型DVT、無症候性なら見逃しても問題ないのでは?と思うかもしれませんが、リスクがあります。
中枢側への進展リスク
最大の懸念点は中枢側(太もも側)への進展であり、無治療の場合、中枢型DVTへ進展する割合は3~3.7%と報告されています。
中枢側に伸展すると、側副血行路が不足するため症状が出現しやすくなります。
肺血栓塞栓症(PTE)のリスク
末梢型DVTから急性PTEを発症する頻度は1.6%とされており、中枢型DVTに比べると急性期の重症度は低いと考えられています。
ただしPTEの塞栓源を検索する目的においては、たとえ下肢に腫脹がなくても積極的に下腿を検査すべきであるとされています。
再発・増悪の危険因子
以下の条件に当てはまる末梢型DVTは、再発や進展の高リスク群とみなされます。
- 活動性がんの合併
- VTE(静脈血栓塞栓症)の既往
- 膝窩静脈に近い部位にある大きな新鮮血栓
- 周術期や入院中など、長時間の移動制限がある状態
末梢型DVTはすべてが大きなリスクとなるわけではないため画一的な抗凝固療法は推奨されていませんが、上記のような高リスク症例については慎重な経過観察や治療の検討が必要とされています。
合流部の注意点
個人的な経験では、後脛骨静脈・腓骨静脈・ヒラメ静脈の合流部に血栓を認めることが少なくありません。
解剖を意識しながら、合流部を丁寧に観察することが重要です。
2-point法、3-point法はどこまで有効か
日本超音波医学会のガイドラインでは中枢側静脈を圧迫で観る方法で、2-3 点に限定して行う方法が記載されています。その方法でDVTを評価すればいいのでは?という考えも出てくるかとは思いますが、2025年の静脈学会学術集会で『2-point法ではDVT有の症例を1割見逃した』という、とても勉強になる発表がありました。
救急での位置づけ
そもそも2-point・3-point法は救急診療を対象としており、『陰性であった際には、検索していない下腿限局型DVTの近位部進展を見逃さないために1週間後の再検が必要とされる』と明記されているので(上記に書いた発表も緊急下肢静脈エコーを対象とした内容でした)、やはりルーチンでは肢全体の評価(whole leg US)なのかなと。
whole leg USの意義
全下肢静脈超音波検査(whole leg US)の最大の利点は、初回検査で陰性であれば再検査が不要となる点です。
初回の全下肢検査で陰性だった場合、その後3か月以内にVTEを発症する確率は0.57%と報告されており、除外診断法として有用性が示されています。
また、PTEの塞栓源検索や無症候性血栓の検出の観点からも、下腿を含めた評価は重要です。
日本の医療環境を踏まえても、初回から全下肢を評価することが妥当と考えられ、ガイドラインでもクラスI(エビデンスレベルC)で推奨されています。
まとめ
小さなクリニックでも「足がむくんでいる」「足が痛い」という訴えで来院する患者様は少なくありません。
でもなぜか下肢静脈エコーは避けられがち・習得する機会が少ないと感じています。
脈管を理解すると、全身の循環が立体的に見えてきます。
下肢静脈エコーは難しい検査ではありません。
解剖を理解し、血管を正しく同定できれば、必ず上達します。
DVTを見逃さないという役割を担う検査だからこそ、丁寧に向き合い、自信を持って圧迫できる技師さんが増えることを願っています。
【免責事項】
本記事は、超音波検査士認定試験の学習・教育を目的として執筆しています。
医療上の診断・治療を代替するものではなく、記載内容の正確性や完全性を保証するものではありません。
実際の医療行為や健康状態に関する判断は、必ず医師や専門家にご相談ください。
本サイトの情報を利用することで生じた損害やトラブルについて、当方は一切の責任を負いかねます。
参考文献:
- 下肢静脈瘤の超音波検査所見の標準的記載法
- 超音波による深部静脈血栓症・下肢静脈瘤の標準的評価法
- 2025年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン
- 下腿transverse intermuscular septum(横下腿筋間中隔)の血管分布と筋膜弁としての応用
- 急性深部静脈血栓症疑いに対する下肢静脈エコーによる血栓検出率 ― 検査法の違いによる比較(第47回日本静脈学会総会)


コメント